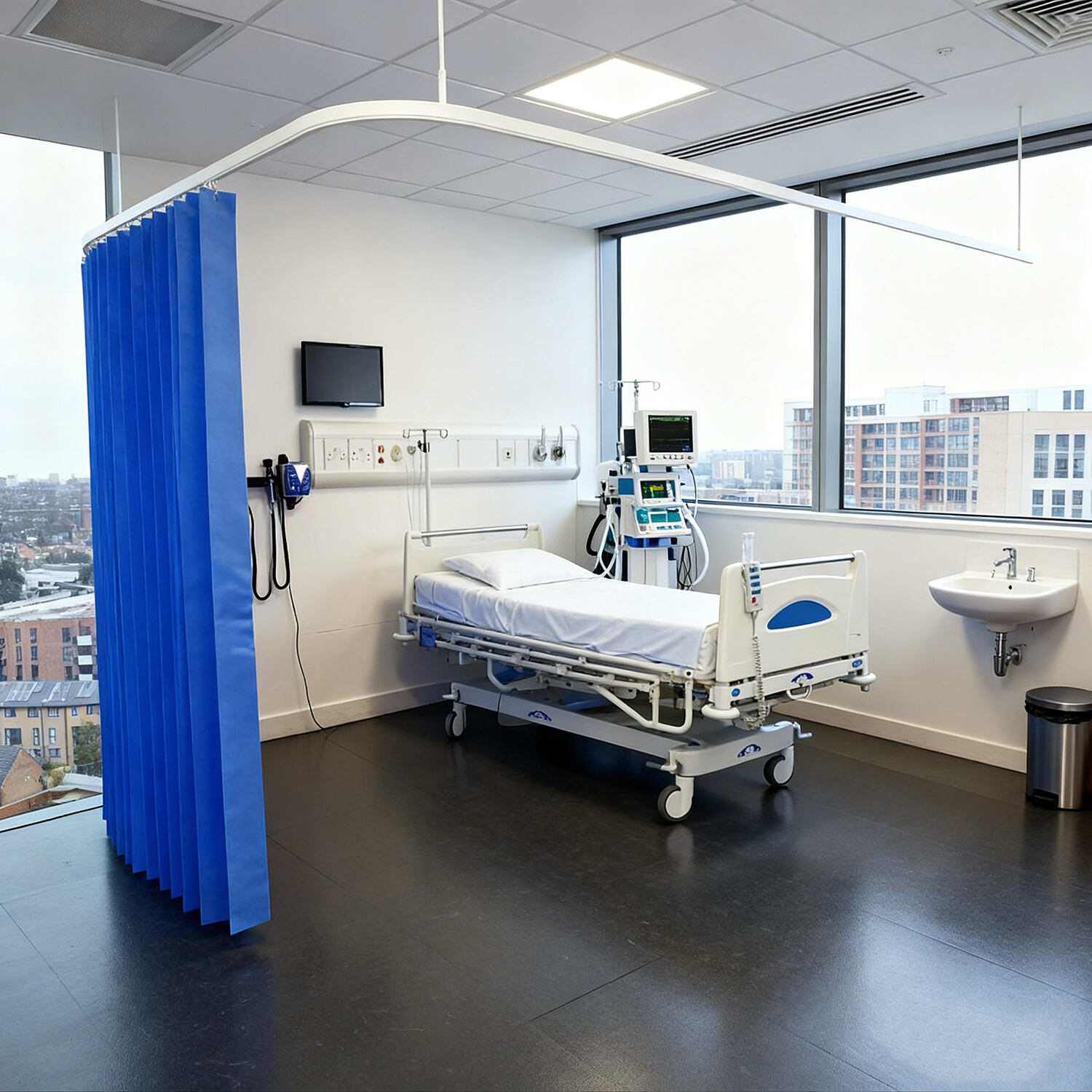
ความถี่ในการเปลี่ยนผ้าม่านสำหรับใช้ในทางการแพทย์ตามหลักฐานเชิงประจักษ์
คำแนะนำของ CDC และ SHEA เกี่ยวกับช่วงเวลาการเปลี่ยนผ้าม่านเป็นประจำ
ตามแนวทางจากศูนย์ควบคุมและป้องกันโรค (CDC) ร่วมกับคำแนะนำจากสมาคมระบาดวิทยาด้านการดูแลสุขภาพแห่งอเมริกา (Society for Healthcare Epidemiology of America: SHEA) ม่านกั้นความเป็นส่วนตัวในโรงพยาบาลควรเปลี่ยนทุกๆ หกถึงสิบสองเดือน สาเหตุที่กำหนดช่วงเวลานี้นั้นค่อนข้างชัดเจน—แม้หลังการทำความสะอาดอย่างสม่ำเสมอ จุลินทรีย์ที่ก่อให้เกิดโรคก็มักสะสมเพิ่มขึ้นตามระยะเวลา งานวิจัยพบว่าม่านในโรงพยาบาลเหล่านี้อาจปนเปื้อนเชื้อ MRSA ได้ตั้งแต่สัปดาห์แรกหลังติดตั้งใช้งานจริง น่าเสียดายที่โรงพยาบาลประมาณ 37 เปอร์เซ็นต์ทั่วสหรัฐอเมริกายังคงรอจนกว่าม่านจะดูสกปรกก่อนจึงจะเปลี่ยน ซึ่งก่อให้เกิดปัญหาในระยะยาว เนื่องจากแนวทางนี้เชื่อมโยงกับอัตราการติดเชื้อในผู้ป่วยที่สูงขึ้น โรงพยาบาลที่ปฏิบัติตามตารางการเปลี่ยนม่านอย่างเคร่งครัดจะสังเกตเห็นผลลัพธ์ที่น่าทึ่ง: สามารถลดจุดที่มีแบคทีเรียแฝงซ่อนอยู่ได้ประมาณ 92% ซึ่งแตกต่างอย่างมากเมื่อเทียบกับสถานพยาบาลที่อาศัยเพียงการประเมินด้วยสายตาว่าม่านดูสะอาดหรือไม่
ข้อมูลจากโลกจริง: รอบเวลาการเปลี่ยนแปลงเฉลี่ยของม่านห้องผู้ป่วยในโรงพยาบาลทั่วประเทศสหรัฐอเมริกาที่ให้บริการผู้ป่วยฉุกเฉิน
ข้อมูลจากสถานพยาบาลที่ให้บริการผู้ป่วยฉุกเฉินจำนวน 2,300 แห่งแสดงให้เห็นถึงความสอดคล้องโดยรวมกับแนวทางของศูนย์ควบคุมและป้องกันโรค (CDC)
| ระเบียบวิธีการเปลี่ยนทดแทน | ร้อยละของโรงพยาบาลที่ปฏิบัติตาม |
|---|---|
| ทุก 6–12 เดือน | 85% |
| เฉพาะเมื่อมีคราบสกปรกมองเห็นได้ชัดเจน | 37% |
| หลังเกิดการระบาดของเชื้อโรค | 68% |
หน่วยงานด้านเวชศาสตร์วิกฤต (ICUs) และหน่วยมะเร็งวิทยา (oncology units) มีอัตราการปฏิบัติตามตารางการเปลี่ยนแปลงแบบเร่งด่วนสูงที่สุด โดยมีการเปลี่ยนม่านทุกสามเดือนในสัดส่วน 78% แนวทางเชิงรุกนี้สัมพันธ์กับอัตราการติดเชื้อในโรงพยาบาล (HAI) ที่ต่ำลง 22% ในพื้นที่ที่มีแนวโน้มเกิดการระบาดสูง ตรงกันข้าม สถานพยาบาลที่ยืดระยะเวลาการเปลี่ยนม่านออกไปมากกว่า 12 เดือน จะเผชิญความเสี่ยงของการปนเปื้อนบนพื้นผิวที่สูงขึ้น 40% — ซึ่งเน้นย้ำว่า การเปลี่ยนม่านตามปฏิทินนั้นไม่ใช่การกระทำแบบสุ่ม แต่มีพื้นฐานทางระบาดวิทยาอย่างมั่นคง
ตัวกระตุ้นทางคลินิกที่จำเป็นต้องเปลี่ยนม่านห้องผู้ป่วยทันที
มีคราบสกปรกมองเห็นได้ชัดเจน การสัมผัสกับของเหลว หรือความเสียหาย: ตัวบ่งชี้ที่จำเป็นต้องเปลี่ยนม่านอย่างไม่มีข้อโต้แย้ง
เมื่อม่านโรงพยาบาลแสดงคราบสกปรกที่มองเห็นได้ ฉีกขาด หรือสัมผัสกับของเหลวต่าง ๆ เช่น เลือด สารคัดหลั่งจากร่างกาย หรือสารเคมี จำเป็นต้องเปลี่ยนม่านทันที งานวิจัยพบว่าประมาณ 9 ใน 10 ของม่านที่สกปรกอย่างชัดเจนนั้นมีเชื้อแบคทีเรียอันตราย เช่น MRSA หรือ VRE ซึ่งอาจเพิ่มความเสี่ยงของการติดเชื้อที่เกี่ยวข้องกับการให้บริการทางการแพทย์ (HAIs) แก่ผู้ป่วยที่อยู่ใกล้เคียงได้เกือบครึ่งหนึ่ง การสัมผัสกับของเหลวยังทำลายการเคลือบสารต้านจุลชีพที่ใช้ป้องกันบนเนื้อผ้าเหล่านี้อีกด้วย รอยฉีกเล็ก ๆ บนวัสดุยังกลายเป็นแหล่งซ่อนเชื้อโรคที่การทำความสะอาดแบบทั่วไปไม่สามารถกำจัดออกได้ หลังจากทำความสะอาดแล้ว ม่านที่เสียหายมักจะกักเก็บเชื้อแบคทีเรียได้มากกว่าม่านที่ไม่มีรูหรือสึกหรอประมาณสามเท่า ดังนั้น จึงแทบไม่มีทางเลือกอื่นนอกจากต้องเปลี่ยนม่านทันทีภายใต้เงื่อนไขบางประการ
- คราบสกปรกยังคงปรากฏอยู่หลังการทำความสะอาด
- ความสมบูรณ์ของเนื้อผ้าถูกทำลาย
- เกิดการสัมผัสกับของเหลวใด ๆ
มาตรการแยกผู้ป่วยและหน่วยบริการที่มีความเสี่ยงสูง: เมื่อจำเป็นต้องเปลี่ยนม่านอย่างเร่งด่วน
ตารางการเปลี่ยนวัสดุในห้องแยกผู้ป่วย ห้องดูแลผู้ป่วยหนัก หอผู้ป่วยมะเร็ง และศูนย์รักษาผู้ป่วยแผลไหม้ จำเป็นต้องปรับให้สอดคล้องกับรูปแบบการเคลื่อนย้ายผู้ป่วย แทนที่จะยึดตามกำหนดวันที่แน่นอนบนปฏิทิน ตามคำแนะนำของ SHEA พื้นผิวต่าง ๆ ควรได้รับการเปลี่ยนหลังจากผู้ป่วยแต่ละรายที่อยู่ในภาวะแยกโรคออกจากห้อง เนื่องจากสปอร์ของเชื้อ C. difficile ที่ดื้อต่อการทำความสะอาดแบบปกติสามารถคงอยู่ได้นานกว่ากระบวนการทำความสะอาดทั่วไป โรงพยาบาลที่เปลี่ยนวัสดุทุกสองสัปดาห์ในหน่วยรักษาผู้ป่วยแผลไหม้ พบอัตราการติดเชื้อที่เกี่ยวข้องกับการให้บริการทางการแพทย์ลดลงเกือบ 60% เมื่อเทียบกับสถานพยาบาลที่รอเต็มหนึ่งเดือนก่อนเปลี่ยนวัสดุครั้งถัดไป บริเวณที่มีการสัมผัสพื้นผิวบ่อยครั้ง เช่น ใกล้อ่างล้างมือหรือกรอบประตู จำเป็นต้องเปลี่ยนวัสดุบ่อยขึ้นเป็นสองเท่า เนื่องจากการกระเด็นของน้ำช่วยกระจายเชื้อโรคได้เร็วกว่าที่เราคาดคิดไว้ เมื่อพิจารณาจากประสิทธิภาพในการปฏิบัติจริง...
- การเปลี่ยนม่านทั้งหมดในโซนที่ได้รับผลกระทบหลังเกิดการระบาด
- การใช้ม่านแบบใช้แล้วทิ้งระหว่างการระบาดอย่างต่อเนื่องในหน่วยผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง
- การเปลี่ยนผ้าม่านทางการแพทย์ทุกสัปดาห์ในพื้นที่ที่รองรับขั้นตอนการสร้างฝอยละออง
การปนเปื้อนของผ้าม่านทางการแพทย์และหลักฐานที่ยืนยันความเชื่อมโยงกับการติดเชื้อที่เกี่ยวข้องกับการให้บริการสุขภาพ (HAIs)
การสอบสวนการระบาดที่ยืนยันว่าผ้าม่านเป็นพาหะนำเชื้อ (Fomite Vectors) ในหน่วยงานดูแลผู้ป่วยหนัก (ICU) และหน่วยงานมะเร็งวิทยา
การวิจัยจากเหตุการณ์การระบาดต่างๆ แสดงให้เห็นว่าม่านความเป็นส่วนตัวที่แขวนอยู่ตามโรงพยาบาลนั้นไม่ใช่เพียงของตกแต่งที่ไร้ประโยชน์ แต่กลับกลายเป็นแหล่งเพาะพันธุ์เชื้อโรคในบริเวณที่มีความสำคัญยิ่ง แบคทีเรียชนิดต่างๆ เช่น MRSA และ Clostridium difficile สามารถเกาะอยู่บนวัสดุทำม่านได้นานหลายสัปดาห์ ซึ่งเป็นระยะเวลาที่เพียงพอสำหรับแพทย์และพยาบาลที่จะสัมผัสเชื้อเหล่านั้นด้วยมือก่อนไปสัมผัสผู้ป่วย เราได้สังเกตเห็นปรากฏการณ์นี้ด้วยตนเองในหอผู้ป่วยหนัก (ICU) ซึ่งม่านที่ติดตั้งไว้ข้างเตียงผู้ป่วยที่มีระบบภูมิคุ้มกันอ่อนแอถูกเชื่อมโยงกับการแพร่กระจายของการติดเชื้อจริงในช่วงการระบาดล่าสุด ปัญหาเดียวกันนี้ยังเกิดขึ้นในศูนย์รักษามะเร็งอีกด้วย เมื่อเจ้าหน้าที่พบเชื้อโรคที่ดื้อยาปฏิชีวนะเติบโตบนม่านดังกล่าว ผู้ป่วยที่กำลังรับเคมีบำบัดมักจะป่วยบ่อยกว่าปกติอย่างมีนัยสำคัญ สิ่งทั้งหมดนี้สรุปได้อย่างง่ายดายว่า ม่านเหล่านี้จำเป็นต้องมีมาตรการทำความสะอาดที่เหมาะสม แทนที่จะถูกมองว่าเป็นเพียงเฟอร์นิเจอร์ชิ้นหนึ่งในโรงพยาบาลเท่านั้น
การทำความสะอาด เทียบกับ การเปลี่ยนใหม่: การเข้าใจข้อจำกัดของมาตรการด้านสุขอนามัยสำหรับม่านทางการแพทย์
การขัดถูเพียงอย่างเดียวไม่เพียงพอที่จะลดความเสี่ยงต่อการติดเชื้อที่เกี่ยวข้องกับม่านห้องผู้ป่วยในโรงพยาบาล งานวิจัยชี้ว่า แบคทีเรีย Staph aureus จะกลับมาปนเปื้อนบนม่านเหล่านั้นอีกครั้งจนถึงระดับที่เป็นอันตรายภายในเวลาเพียงสามวันในเกือบทุกกรณีที่ศึกษาในห้องผู้ป่วยหนัก (ICU) โดยโอห์ลและคณะเมื่อปี ค.ศ. 2012 และเหตุการณ์นี้ยังเกิดขึ้นแม้หลังจากดำเนินการฆ่าเชื้ออย่างถูกต้องแล้วก็ตาม ผ้าต่างจากพื้นผิวเรียบตรงที่รูพรุนขนาดเล็กจิ๋วของผ้าสามารถกักจับเชื้อโรคไว้ลึกลงไปภายในเนื้อวัสดุ ซึ่งผลิตภัณฑ์ทำความสะอาดทั่วไปไม่สามารถเข้าถึงได้ ตัวเลขยังบอกอีกเรื่องหนึ่งด้วย: ตามผลการศึกษาล่าสุดจากสถาบันโปเนอมอน (Ponemon Institute) เมื่อปี ค.ศ. 2023 การติดเชื้อที่เกี่ยวข้องกับการให้บริการทางการแพทย์แต่ละครั้งมีค่าใช้จ่ายเฉลี่ยประมาณ 740,000 ดอลลาร์สหรัฐฯ อย่างไรก็ตาม โรงพยาบาลส่วนใหญ่ยังไม่มีกฎเกณฑ์ที่ชัดเจนว่าควรเปลี่ยนม่านที่ปนเปื้อนเมื่อใด แทนที่จะทำความสะอาดซ้ำไปเรื่อยๆ มีเหตุผลหลักสามประการที่การพึ่งพาเพียงการชำระล้างไม่สามารถแก้ปัญหาได้:
- ความพรุนของวัสดุ , ทำให้จุลินทรีย์ฝังตัวลึกลงไปในเนื้อวัสดุเกินขอบเขตที่สารฆ่าเชื้อสามารถเข้าถึงได้
- การเสื่อมสภาพทางเคมี , โดยการซักซ้ำๆ จะทำให้ความแข็งแรงของเนื้อผ้าเสื่อมลงและประสิทธิภาพในการยับยั้งจุลชีพลดลง
- ความล่าช้าในการปฏิบัติงาน , เนื่องจากการซักนอกสถานที่ขัดขวางการตอบสนองอย่างรวดเร็วในช่วงการระบาด
ดังนั้น การเปลี่ยนชิ้นใหม่—ไม่ใช่การซักซ้ำ—จึงเป็นมาตรการที่เหมาะสมสำหรับกรณีที่มีสิ่งสกปรกมองเห็นได้ โครงสร้างของผลิตภัณฑ์เสียหาย หรือมีการสัมผัสกับเชื้อโรคที่ดื้อยาหลายชนิด
สารบัญ
- ความถี่ในการเปลี่ยนผ้าม่านสำหรับใช้ในทางการแพทย์ตามหลักฐานเชิงประจักษ์
- ตัวกระตุ้นทางคลินิกที่จำเป็นต้องเปลี่ยนม่านห้องผู้ป่วยทันที
- การปนเปื้อนของผ้าม่านทางการแพทย์และหลักฐานที่ยืนยันความเชื่อมโยงกับการติดเชื้อที่เกี่ยวข้องกับการให้บริการสุขภาพ (HAIs)
- การทำความสะอาด เทียบกับ การเปลี่ยนใหม่: การเข้าใจข้อจำกัดของมาตรการด้านสุขอนามัยสำหรับม่านทางการแพทย์